ARTYKUŁ POWSTAŁ WE WSPÓŁPRACY Z MARKĄ SANPROBI
Z poprzedniego artykułu dowiedziałeś się, jakie funkcje pełni wątroba oraz co prowadzi do jej stłuszczenia. Przybliżyłam tam też temat niealkoholowej choroby stłuszczeniowej wątroby (NAFLD), która dotyka nawet 30% Europejczyków!
Jeżeli jeszcze nie czytałeś poprzedniego tekstu, to koniecznie do niego zajrzyj (tutaj). Artykuł, który masz teraz przed swoimi oczami, jest komplementarnym uzupełnieniem pierwszego. Z tej części (drugiej) dowiesz się więcej o osi jelitowo-wątrobowej oraz produktach mikrobioty wpływających na funkcje wątroby. Zastanowimy się także, czy i dlaczego warto włączyć probiotyki i prebiotyki u pacjentów z chorobami wątroby, w tym z niealkoholową chorobą stłuszczeniową wątroby. Zaczynamy!
Oś jelitowo-wątrobowa, co to właściwie jest?
Coraz częściej w przestrzeni publicznej mówi się o wpływie jelit na zdrowie całego organizmu. Nikogo już nie dziwi stwierdzenie, że jelito to „drugi mózg” i fakt, że od jego stanu zdrowia/choroby zależy nasze samopoczucie psychiczne lub że „odporność wywodzi się z jelit”. To jednak nie jedyne aspekty funkcjonowania organizmu, gdy jelito odgrywa znaczącą rolę. Środowisko jelitowe, mikroorganizmy w nim żyjące oraz wszystkie substancje przez nie produkowane mają ogromne znaczenie również dla wątroby.
Wspominana tytułowa oś jelitowo-wątrobowa, choć dokładniej oś wątroba-krew-jelito to nic innego jak połączenie zarówno anatomiczne, jak i fizjologiczne obu tych narządów. I co ważne, komunikacja pomiędzy nimi przebiega dwukierunkowo, tzn. jelita z całym zapleczem mikroorganizmów i tego co wyprodukują wpływają na wątrobę, ale też funkcjonalność wątroby oddziałuje na jelita.
- Wszystkie składniki odżywcze, produkty mikrobioty jelitowej, a także egzogenne substancje szkodliwe po tym jak zostaną wchłonięte w jelicie cienkim trafiają z krwią do wątroby poprzez żyłę wrotną. Droga ta jest nieunikniona! I tu mamy oddziaływanie jelit na wątrobę.
- Pośród licznych funkcji wątroby jest produkcja żółci, której głównym składnikiem są kwasy żółciowe. Odpowiadają one między innymi za prawidłowe trawienie i wchłanianie tłuszczów oraz witamin w nich rozpuszczalnych. Pierwszorzędowe kwasy żółciowe (produkowane bezpośrednio w wątrobie) przechowywane są w pęcherzyku żółciowym i uwalniane w chwili, kiedy pokarm trafi do jelit. Już to widzisz? Tu mamy oddziaływanie wątroby na jelita!
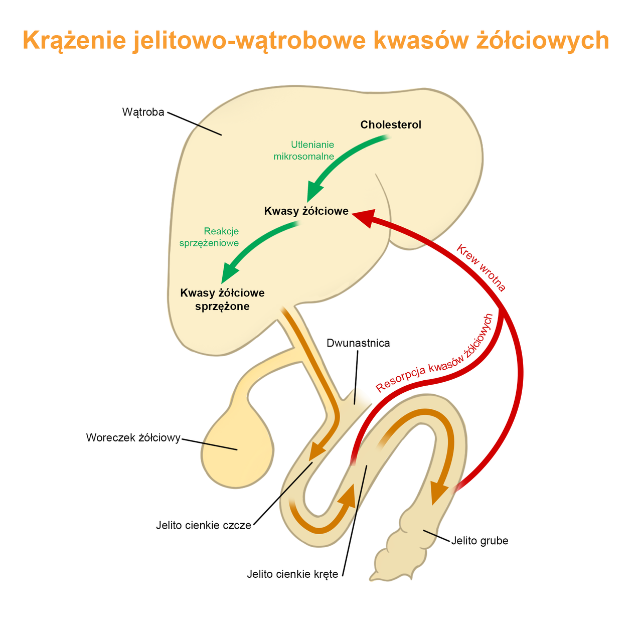
Komunikacja jelita-wątroba oraz wątroba-jelita jeszcze się nie kończy. Po tym, jak kwasy żółciowe zrobią swoje w początkowych odcinkach jelita cienkiego, płyną dalej, aż do jelita krętego. Tutaj ponownie są wchłanianie i żyłą wrotną trafiają do wątroby, tam do żółci, a następnie znowu do jelit, jest to tzw. krążenie jelitowo-wątrobowe. Fantastycznie przedstawia to poniższa grafika.
Grafika pochodzi z portalu: www. zpe.gov.pl
Produkty mikrobioty jelitowej wpływające na pracę wątroby
Nasza mikrobiota produkuje masę substancji odżywczych, cząsteczek sygnałowych i różnych związków, które odznaczają się dużą aktywnością biologiczną. Jak już wiesz, produkty mikrobioty docierają żyłą wrotną do wątroby i tym samym wywołują różne efekty metaboliczne.
Jeżeli mikrobiota jest w stanie eubiozy (równowagi ilościowej i jakościowej mikroorganizmów), wówczas do wątroby mogą przenikać tylko niewielkie ilości całych bakterii lub ich fragmenty, które i tak w większości są eliminowane przez komórki Browicza-Kupffera czyli komórki siateczkowo-śródbłonkowe naczyń krwionośnych włosowatych, zlokalizowane w wątrobie.
Jednak w sytuacji dysbiozy i rozszczelnienia bariery jelitowej następuje zwiększona translokacja niepożądanych cząsteczek ze światła jelita (żyłą wrotną) do wątroby. W tej sytuacji dochodzi do poważnego zagrożenia prawidłowej pracy wątroby, co może przyczyniać się do rozwoju procesu zapalnego w obrębie tego narządu.
Przejdźmy zatem do produktów mikrobioty oddziałujących na pracę wątroby. Najważniejsze z nich to lipopolisacharyd (LPS), krótkołańcuchowe kwasy tłuszczowe, kwasy żółciowe, cholina i etanol.
Lipopolisacharyd (LPS)
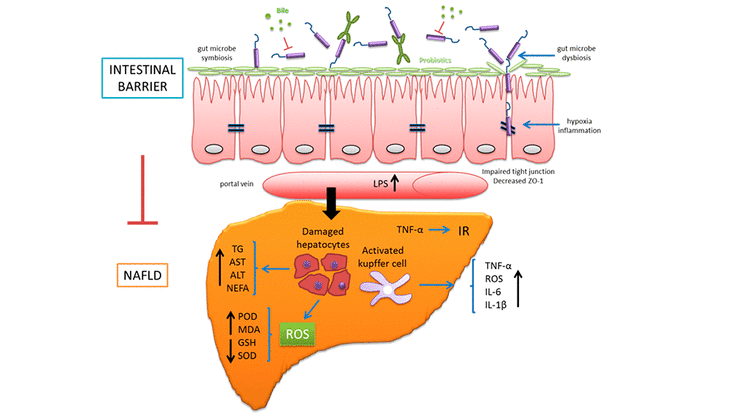
Lipopolisacharyd jest składnikiem budulcowym bakterii Gram-ujemnych, które stanowią większość naszej prywatnej mikrobioty jelitowej. LPS wbudowany jest w zewnętrzną błonę komórkową bakterii, co naturalnie ochrania je przed działaniem kwasów żółciowych i hydrofobowych antybiotyków. Niestety, kiedy trafia do krwiobiegu, np. w wyniku rozszczelnienia bariery jelitowej, doprowadza do rozwoju endotoksemii i zapoczątkowuje stan zapalny. LPS nie omija wątroby, bo trafia do niej przez żyłę wrotną. Tam aktywuje makrofagi wątrobowe, które zaczynają wytwarzać cytokiny prozapalne uszkadzające hepatocyty (komórki wątroby) i promuje stłuszczenie narządu.
Dysbioza jelitowa i – co za nią idzie – nadmierna przepuszczalność bariery jelitowej jest ściśle połączona z pogorszeniem pracy wątroby i patologicznym gromadzeniem się lipidów w hepatocytach. Co koniec końców prowadzi do stłuszczenia wątroby.
Grafika pochodzi z publikacji: Yizhe Cui i wsp. Intestinal Barrier Function–Non-alcoholic Fatty Liver Disease Interactions and Possible Role of Gut Microbiota. J. Agric. Food Chem. 2019
Krótkołańcuchowe kwasy tłuszczowe
Na drodze fermentacji błonnika rozpuszczalnego i skrobi opornej z udziałem saprofitycznych bakterii jelitowych powstają krótkołańcuchowe kwasy tłuszczowe. Są to głównie kwasy: octowy, propionowy i masłowy, które występują w proporcji 60:25:15. W jelitach kwasy te są metabolizowane i stanowią źródło energii dla komórek nabłonka jelit (kolonocytów), komórek wątroby i komórek mięśni szkieletowych. Raczej wszyscy już wiedzą, że maślan fantastycznie działa na jelita i poprzez wpływ na białka ścisłych połączeń międzykomórkowych oraz mucyn pomaga utrzymać optymalną szczelność bariery jelitowej. Jednak, poza działaniem miejscowym, maślan wykazuje również działanie ogólnoustrojowe i metaboliczne – uczestniczy w regulacji głodu i sytości, zmniejsza wchłanianie pokarmu i opóźnia opróżnianie żołądka. Funkcje te mogą pośrednio przyczynić się do utrzymania właściwej masy ciała, która ma kolosalne znaczenie dla zdrowej wątroby.
Kwasy żółciowe
Była już o nich mowa, ale przypomnę w skrócie, co mają wspólnego kwasy żółciowe z utrzymaniem prawidłowego środowiska jelitowego, które jest megaważne dla wątroby. Mianowicie pierwszorzędowe kwasy żółciowe są magazynowane (między posiłkami) w woreczku żółciowym. Spożycie posiłku zawierającego tłuszcze jest sygnałem, aby opróżnić woreczek i żółć ewakuować do dwunastnicy. Tam żółć pomaga nam w trawieniu i wchłanianiu tłuszczy oraz witamin w nich rozpuszczalnych, ale – co bardzo ważne – żółć działa przeciwdrobnoustrojowo i zapobiega nadmiernych rozrostom bakteryjnym w jelicie cienkim. Kiedy żółć wykona swoją pracę, większość kwasów żółciowych jest wchłaniania w jelicie i ponownie wraca do wątroby, gdzie jest utylizowana i wywiera wspomniane efekty metaboliczne, i tak w kółko. Pokazywałam Ci to na obrazku.
Niewielka część pierwszorzędowych kwasów żółciowych dociera do jelita grubego (około 5%), gdzie są metabolizowane przez bakterie jelitowe i tu powstają tzw. drugorzędowe kwasy żółciowe. One także trafiają do krążenia wrotnego i koniec końców do wątroby.
Dzięki temu, że kwasy żółciowe wykazują również działanie przeciwdrobnoustrojowe, to mogą modulować mikrobiotę jelit i wpływać na integralność bariery jelitowej. A już wiesz, że rozszczelniona bariera jelitowa to też napływ chociażby LPS do wątroby i aktywacja stanu zapalnego.
Co ciekawe, osoby, które z różnych przyczyn są po resekcji woreczka żółciowego, poza tym, że miewają trudności z trawieniem tłuszczy, to dodatkowo (o czym rzadko się mówi) mają większe ryzyko przerostów bakteryjnych (np. SIBO) czy dysbiozy jelitowej co w połączeniu z otyłością może dokładać przysłowiowe „3 grosze” do powstania niealkoholowej choroby stłuszczeniowej wątroby.
Cholina
To niezwykle ważna witamina biorąca udział w ochronie wątroby przed stłuszczeniem. Jej niedobór wiąże się między innymi ze zmniejszoną syntezą lipoprotein o bardzo małej gęstości (VLDL), gdyż cholina (a dokładniej fosfatydylocholina) jest elementem budowy tych cząsteczek.
W warunkach idealnych, kiedy cholina jest dostępna, a produkcja VLDL optymalna, wówczas lipoproteiny transportują lipidy z wątroby do adipocytów (komórek tłuszczowych).
W warunkach niedoboru choliny i tym samym zmniejszonej produkcji VLDL dochodzi do zatrzymania lipidów w wątrobie, co przyczynia się do jej stłuszczenia.
Głównymi źródłami choliny w codziennej diecie są jajka, mleko i czerwone mięso. A co cholina ma wspólnego z jelitami? Mikrobiota jelitowa decyduje o jej biodostępności, a zawirowania w niej mogą promować konwersję choliny do trimetyloaminy, która już taka pożądana nie jest, gdyż zwiększa ryzyko zachorowania na choroby układu krążenia.
Poza tym trimetyloamina, trafiając do wątroby, podlega przemianom do tlenku trimetyloaminy, co jest kolejnym ryzykiem kumulacji lipidów w narządzie. Jak widzisz, mikrobiota i w tej sytacji zabiera bardzo ważny głos!
Etanol
Na pewno wiesz, że alkohol nie wpływa korzystnie na wątrobę a jego nadużywanie jest czynnikiem ryzyka alkoholowego stłuszczenia wątroby. Jednak to nie jedyna sytuacja, kiedy alkohol może uszkadzać wątrobę. Czy wiesz, że etanol powstaje w beztlenowej fermentacji węglowodanów i za ten proces odpowiadają wybrane szczepy bakteryjne zamieszkujące Twoje jelita? Serio, to prawda. Możesz nie pić alkoholu w ogóle, ale Twoja wątroba może być na alkohol narażona za sprawą działania różnych mikroorganizmów. Mowa tu między innymi o szczepach Escherichia coli, Klebsiella pneumoniae, Eneterococcus faecium oraz niektórych grzybach, jak Saccharomyces cerevisiae, S. boulardii, Candida glabrata, C. albicans.
Spokojnie, produkcja etanolu w ilościach śladowych przez te bakterie i grzyby jest fizjologią, problem pojawia się wtedy, gdy na skutek dysbiozy jelitowej i większego rozrostu „producentów etanolu” produkcja alkoholu wymyka się spod kontroli.
A zarówno etanol przyjmowany świadomie, ;) jak i ten powstający endogennie, negatywnie wpływa na wątrobę, w której następuje jego detoksykacja. Poza tym, miejscowo osłabia barierę jelitową, a zatem ułatwia przemieszczanie się różnych produktów drobnoustrojów do krążenia (i także do wątroby).
Zaburzenia mikrobioty w przewlekłych chorobach wątroby
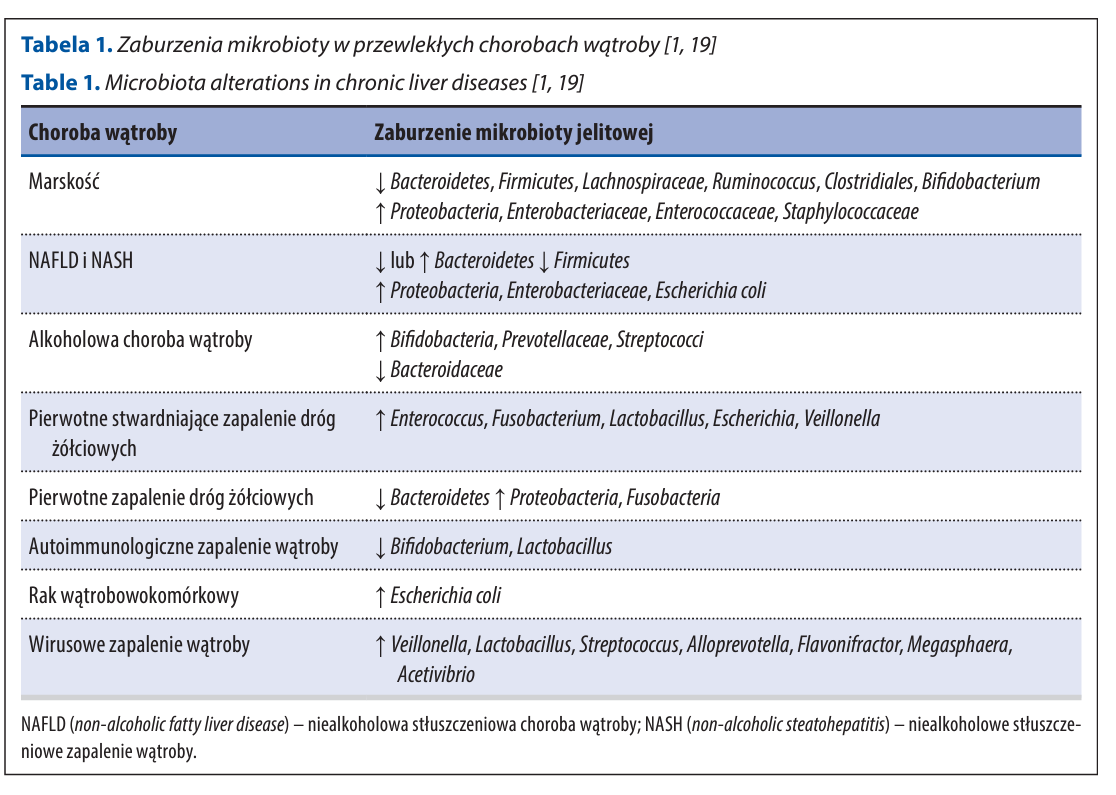
W wielu różnych przewlekłych chorobach wątroby dochodzi do zaburzeń mikrobioty jelitowej, co potwierdzają publikacje naukowe. Dysbioza pojawia się zarówno w miąższowych, jak i w cholestatycznych (związanych z upośledzonym odpływem żółci z wątroby do dwunastnicy) chorobach wątroby i w uszkodzeniach wywołanych czynnikami etiologicznymi. Dochodzi do niej właściwie na każdym stopniu zaawansowania uszkodzenia wątroby – od prostego stłuszczenia, przez zapalenie, do marskości.
Poniżej tabela, która przedstawia zaburzenia mikrobioty w przewlekłych chorobach wątroby. W przypadku NAFLD i NASH (zapalenie) obserwujemy dysregulację proporcji między Bacteroidetes (zarówno wzrost, jak i spadek) a Firmicutes, a także wzrost Proteobacteria, Enterobacteriaceae i E.Coli.
Tabela pochodzi z publikacji: H. Cichoż-Lach. Probiotyki w chorobach wątroby. Gastroenterologia Praktyczna 3/2021
Probiotyki i prebiotyki wsparciem osi jelitowo-wątrobowej
Jak już wiesz, mikrobiota jelitowa i jej metabolity mają kolosalne znaczenie dla zdrowia wątroby, a dysbioza bezdyskusyjnie jest przeszkodą w prawidłowej komunikacji między jelitami i wątrobą. Pacjenci z otyłością, insulinoopornością i innymi zaburzeniami metabolicznymi bardzo często na skutek stosowania „diety typu zachodniego” mają słabszą mikrobiotę, co dodatkowo zwiększa ryzyko stłuszczenia wątroby. Jedno napędza drugie.
Dlatego, poza żywieniowym leczeniem chorób dietozależnych (w tym NAFLD), ważne jest pochylenie się nad tematem wsparcia mikrobioty jelitowej. Elementy takiego wsparcia powinny obejmować indywidualnie dopasowaną dietę śródziemnomorską (pisałam o jej zasadach tutaj) oraz włączenie probiotyków i prebiotyków promujących rozrost korzystnych mikroorganizmów, co potwierdzają liczne badania.
W 2020 roku opublikowano randomizowane badanie kliniczne (Behrouz i wsp.). Jego celem była ocena skuteczności suplementacji probiotykami i prebiotykami na parametry metaboliczne, enzymy wątrobowe i stan zapalny. Uczestnicy przed przystąpieniem do badania mieli zdiagnozowaną niealkoholową stłuszczeniową chorobę wątroby (NAFLD). Trzymiesięczne stosowanie probiotyków (L.rhamnosus, L.acidophilus, B.longum, b. brave) i prebiotyków (oligofruktoza) wraz ze stosowaniem diety redukcyjnej spowodowało redukcję masy ciała i zmniejszenie poziomu trójglicerydów. W grupie kontrolnej (z placebo) takich zmian nie zaobserwowano. Poza tym, w grupie suplementującej probiotyk obniżył się poziom ALP, GGT, ALT, AST w porównaniu do wartości sprzed wdrożeniem interwencji oraz w stosunku do grupy placebo.
Inne podwójnie zaślepione badanie interwencyjne (Javadi i wsp., 2017) sprawdzało wpływ 3-miesięcznej suplementacji probiotykami (B. longum, L. acidophilus) osobno lub w połączeniu z prebiotykiem (inuliną). U badanych poddanych interwencji odnotowano poprawę funkcji wątroby, obniżenie ALT, AST oraz zmniejszenie stopnia stłuszczenia wątroby w porównaniu z grupą kontrolną. U uczestników odnotowano również niewielki spadek masy ciała (zarówno w grupie z probiotykiem, jak i w połączeniu pro- i prebiotyku). Co wato dodać, ci pacjenci nie mieli zaleconej diety redukcyjnej.
Do probiotyku warto dołożyć substancje prebiotyczne, co miało miejsce w przytoczonych powyżej badaniach.
Prebiotyki to składniki nieulegające trawieniu, pobudzające wzrost lub aktywność korzystnych dla organizmu bakterii obecnych w jelicie grubym. Będą to składniki pożywienia, które spożywamy, na co dzień, czyli błonnik obecny w warzywach, owocach, orzechach, ziarnach, produktach zbożowych oraz prebiotyk dodawany do preparatów probiotycznych. Na etykiecie takiego probiotyku znajdziesz informację, że (poza mikroorganizmami w określonej ilości) zawiera np. fruktooligosacharydy (FOS), inulinę. Taki preparat nosi wówczas nazwę synbiotyku.
Cechy prebiotyku wykazuje również colostrum bovinum. Bogaty skład tej naturalnej substancji wspiera rozrost korzystnych mikroorganizmów (m.in. rozwój probiotycznych szczepów Bifidobacterium) i pośrednio przyczynia się do „odnowy” mikrobioty jelitowej oraz promuje uszczelnienie bariery jelitowej.
Probiotyk Sanprobi 4 Enteric jako modulator osi mózg-jelito-krew-wątroba
Szukając konkretnego, przebadanego preparatu probiotycznego, który mógłby mieć zastosowanie we wsparciu leczenia przewlekłych chorób wątroby, warto zwrócić uwagę za Sanprobi 4 Enteric.
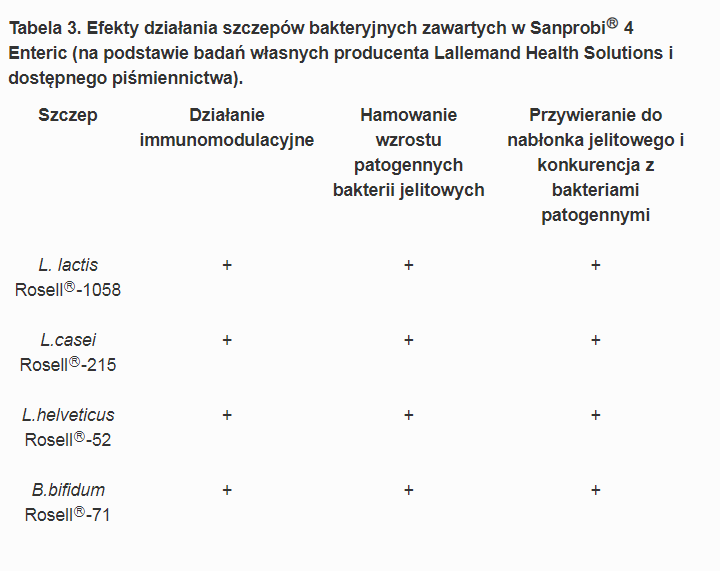
Zawiera on 4 szczepy bakterii probiotycznych:
- Lactococcus lactis ssp. lactis Rosell® – 1058
- Lactobacillus casei Rosell® – 215
- Lactobacillus helveticus Rosell® – 52
- Bifidobacterium bifidum Rosell® – 71
Poniższa tabela przedstawia efekty działania szczepów zawartych w Sanprobi.
Tabela pochodzi z monografii: Sanprobi 4 Enteric. Współczesna dietetyka, 07/2018
Jak wskazują badania naukowe, pojedyncze szczepy, jaki i ich zestaw mają potencjał ochronny i modulujący oś mózg-wątroba-krew-jelito poprzez:
- Wsparcie bariery jelitowej
- Hamowanie wzrostu bakterii patogennych
- Działanie przeciwzapalne
- Działanie modulujace sole kwasów żółciowych
- Produkcja wolnych kwasów tłuszczowych o działaniu przeciwotyłościowym
- Działanie hepatoprotekcyjne u pacjentów poddawanych transplantacji wątroby
- Wzmocnienie odporności
- Łagodzenie objawów IBS
Podsumowanie
Podsumowując, w terapii pacjentów z przewlekłymi chorobami wątroby (w tym z powszechną niealkoholową chorobą stłuszczeniową wątroby) zdecydowanie warto rozważyć modulację mikrobioty jelitowej poprzez wysokiej jakości preparaty probiotyczne i prebiotyczne. Znaczna część osób z NAFLD ma choroby towarzyszące – przede wszystkim otyłość, ale też inne choroby metaboliczne, które skłaniają do regularnego przyjmowania leków będących czynnikami uszkadzającymi mikrobiotę jelitową. Poza tym, dieta takich pacjentów pozostawia wiele do życzenia.
Powyższe oba czynniki, znacznie zwiększają ryzyko zaburzeń mikrobioty jelitowej i rozszczelnienia selektywnej bariery jelitowej. A z powyższego tekstu już wiesz, że taka sytuacja jest poważnym czynnikiem zapalnym dla wątroby.
Bibliografia:
- Żywienie w zaburzeniach mikrobioty jelitowej, red. naukowa E. Stachowska, PZWL
- Hawryłkowicz, Probiotyki we wsparciu zdrowia wątroby, Gastroenterologia. 3/2022
- Cichoż-Lach. Probiotyki w chorobach wątroby. Gastroenterologia Praktyczna 3/2021
- Behrouz i wsp. Effects of probiotic and prebiotic supplementation on metabolic parameters, liver aminotransferases, and systemic inflammation in nonalcoholic fatty liver disease: A randomized clinical trial. J Food Sci. 2020 Oct
- Ostrowska i wsp. Wpływ mikrobioty jelitowej na zaburzenia metaboliczne i otyłość –punkt widzenia internisty i dietetyka. Gastroenterologia Kliniczna 2016
- Javadi I wsp. The Effect of Probiotic and/or Prebiotic on Liver Function Tests in Patients with Nonalcoholic Fatty Liver Disease: A Double Blind Randomized Clinical Trial. Iranian Red Crescent Medical Journal 2017
- Yizhe Cui i wsp. Intestinal Barrier Function–Non-alcoholic Fatty Liver Disease Interactions and Possible Role of Gut Microbiota. J. Agric. Food Chem. 2019
- Poeta I wsp. Gut–Liver Axis Derangement in Non-Alcoholic Fatty Liver Disease. Children 2017, 4, 66
- Monigrafia: Sanprobi 4 Enteric. Współczesna dietetyka, 07/2018