Artykuł powstał we współpracy z marką SANPROBI
Niealkoholowa stłuszczeniowa choroba wątroby jest chorobą metaboliczną i współistnieje z szeregiem innych zaburzeń, takich jak cukrzyca typu 2, otyłość, hiperlipidemia czy zespół metaboliczny. To wszystko sprawia, że staje się istotnym czynnikiem ryzyka chorób sercowo-naczyniowych, które są pierwszą przyczyną zgonów wśród Polaków. Jak wykryć ją w czas i skutecznie leczyć? O tym dowiesz się z poniższego tekstu. To jeden z dwóch artykułów, który wyjaśnia problematykę niealkoholowej stłuszczeniowej choroby wątroby. W drugiej części dowiesz się, jak stan jelit wpływa na pracę i funkcje wątroby.
Co to jest niealkoholowa choroba stłuszczeniowa wątroby?
Niealkoholowa choroba stłuszczeniowa wątroby (NAFLD), nazywana od niedawna metaboliczną chorobą stłuszczeniową wątroby (MAFLD), to zmiany histopatologiczne i wspominane stłuszczenie narządu niebędące wynikiem nadużywania alkoholu. Początkowo choroba nie budziła (i niestety wśród pacjentów do tej pory nie budzi) niepokoju, gdyż sama w sobie nie daje prawie żadnych dokuczliwych objawów. Jednak zgodnie z wiedzą lekarzy i naukowców wiemy, że to sygnał alarmowy wysyłany do właściciela i niejako posiadacza stłuszczonej wątroby, aby podjął zmiany stylu życia, gdyż postęp choroby niesie za sobą ogrom konsekwencji.
Nadużywanie alkoholu jest również czynnikiem stłuszczenia wątroby, które niesie podobne skutki co NAFLD. Obecnie lekarze częściej diagnozują wśród pacjentów stłuszczenie wątroby niezwiązane z alkoholem. Poniższa grafika wyjaśnia, kiedy mówimy o nadużywaniu alkoholu.
Jak często występuje niealkoholowa choroba stłuszczeniowa wątroby?
Niealkoholowe stłuszczenie wątroby wydaje się czymś nowym, bo nadal wielu pacjentów kojarzy stłuszczenie tego narządu wyłącznie z nadużywaniem alkoholu. Niestety problem jest poważny, bo statystyki jasno pokazują, że chorych przybywa. Szacuje się, że w krajach europejskich częstość występowania NAFLD jest na poziomie 20-30%, ale przez to, że silnie koreluje z otyłością i zespołem metabolicznym, to prawdopodobnie skala chorych z roku na rok powiększa się regularnie.
NAFLD idzie w parze z chorobami metabolicznymi, a dyslipidemia, cukrzyca typu 2 czy otyłość znacząco zwiększają ryzyko stłuszczenia wątroby.
Prawdopodobnie 50% pacjentów z dyslipidemią ma NAFLD, 70% pacjentów chorujących na cukrzycę typu 2 i nawet 90% osób z otyłością olbrzymią (BMI powyżej lub równe 40).
Jak sprawdzić czy moja wątroba przypadkiem nie jest otłuszczona?
Na ten moment niestety rutynowo nie przeprowadza się badań przesiewowych w kierunku NAFLD. Jednak wśród pacjentów z tzw. grup ryzyka zaleca się wykonanie badania USG jamy brzusznej w celu kontroli, czy pacjent ma pierwsze objawy stłuszczenia wątroby, co charakteryzuje się nagromadzeniem tłuszczu w narządzie, a dokładniej w hepatocytach, czyli komórkach wątroby.
Diagnostyce w kierunku stłuszczenia wątroby powinni być poddani pacjenci z otyłością, zwiększonym obwodem talii, z hiperglikemią, hipercholesterolemią, niskim stężeniem cholesterolu HDL, nadciśnieniem tętniczym czy zwiększoną aktywnością ALT o niejasnej przyczynie. Uwagę powinien zwrócić również wysoki wynik kwasu moczowego we krwi. Jeżeli któryś z wymienianych powyżej parametrów nie mieści się w normach laboratoryjnych, to sygnał, aby poszerzyć diagnostykę i przyjrzeć się wątrobie.
Wracając do zwiększonej aktywności ALT, warto zaznaczyć, że nie jest to wskaźnik, który będąc powyżej norm laboratoryjnych jednoznacznie świadczy o stłuszczeniu wątroby. Działa to też w drugą stronę tj. wartości prawidłowe ALT nie wykluczają NASH (niealkoholowego stłuszczenia wątroby z zapaleniem) ani włóknienia wątroby. Dlatego rutynowe badania krwi nie są najlepszym elementem diagnostycznym, który ujawni nam postępującą stłuszczeniową chorobę wątroby.
Zdecydowanie więcej powie nam badanie USG jamy brzusznej, choć i ono nie jest doskonałe. Jeżeli otrzymamy w wyniku badania „wątroba o cechach stłuszczenia” lub „wątroba o wzmożonej echogeniczności” to oznacza, że już co najmniej 30% narządu jest stłuszczone. Niestety, mniejsze stłuszczenie nie jest widoczne w badaniu ultrasonograficznym (USG) jamy brzusznej.
Innymi badaniem, zdecydowanie dokładniejszym, jest badanie elastograficzne wątroby FibroScan, które wykrywa najmniejsze stłuszczenie narządu, nawet poniżej 5%. Badanie jest nieinwazyjne, bezbolesne, ale niestety płatne (bez refundacji NFZ).
Co powoduje stłuszczenie wątroby, jeśli nie jest to alkohol?
Przyjęło się, że stłuszczenie wątroby dotyczy osób nadużywających alkohol i wówczas wtedy mówimy o alkoholowym stłuszczeniu wątroby. Obecnie, jednak coraz częściej diagnozowane jest niealkoholowe/metaboliczne stłuszczenie wątroby. Zapewne zastanawiasz się, co – podobnie jak alkohol – destrukcyjnie wpływa na wątrobę? Do niealkoholowej choroby stłuszczeniowej wątroby prowadzi między innymi nieprawidłowy styl życia, wysoko kaloryczna dieta i brak aktywności fizycznej. Skutek? Otyłość. Naukowcy, ale i lekarze są zgodni, że większość pacjentów z NAFLD ma otyłość brzuszną. To niewątpliwie ważny czynnik ryzyka. Sprawa jednak nie jest taka prosta, bo prawdopodobnie NAFLD powstaje na skutek działania wielu czynników zazębiających się, zarówno genetycznych, środowiskowych, dietetycznych, metabolicznych oraz zmian w mikrobiocie jelitowej.
Obecnie badacze podają hipotezę tzw. „dwóch trafień” w wątrobę.
→„Pierwsze uderzenie” to wzrost poziomu wolnych kwasów tłuszczowych w adipocytach (komórkach tkanki tłuszczowej) i zmniejszenie ich utleniania w wątrobie, co skutkuje nadmiernym gromadzeniem się tłuszczu w komórkach wątroby.
→„Drugie trafienie” dotyczy uwolnienia cytokin zapalnych i wzrostu poziomu stresu oksydacyjnego w NAFLD, a w konsekwencji trwałego uszkodzenia wątroby.
To nie TYLKO stłuszczenie! Konsekwencje są bardzo poważne.
Rozpoznanie NAFLD to dopiero początek. Wątroba jest narządem, który fantastycznie regeneruje się, jeśli w czas odetniemy dopływ do niej czynników uszkadzających. Przejdźmy jednak do konsekwencji niealkoholowej stłuszczeniowej choroby wątroby. W przypadku braku interwencji, polegającej na redukcji masy ciała i zmiany dotychczasowego stylu życia, choroba będzie postępować!
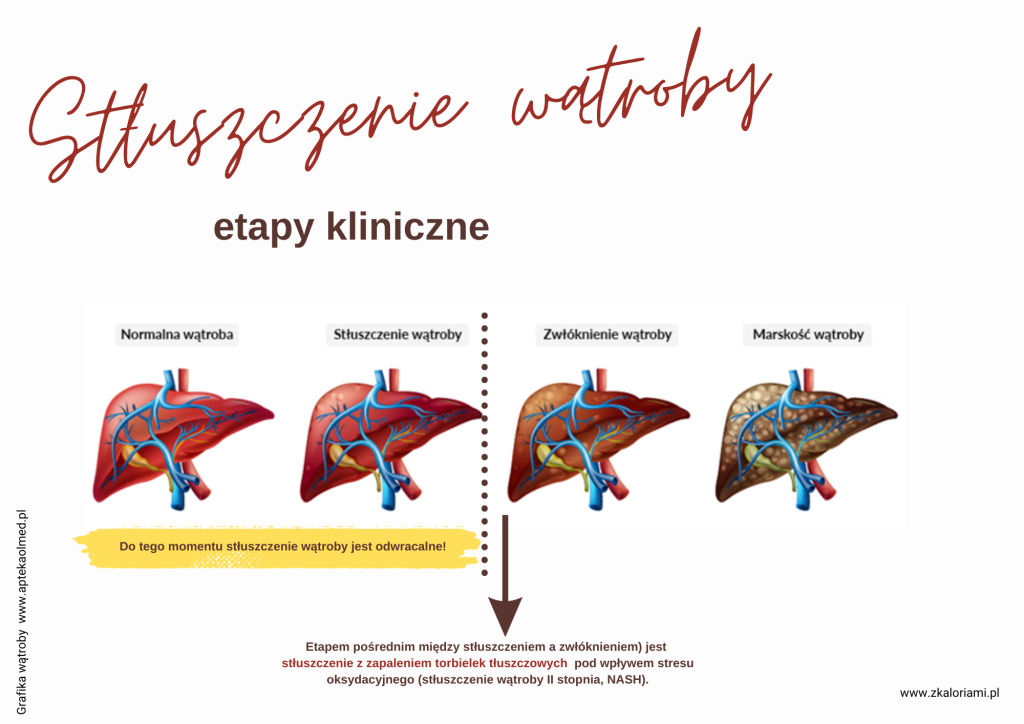
W zależności od przebiegu i zaawansowania wyróżniamy następujące etapy kliniczne:
◊I etap to tzw. stłuszczenie proste (stłuszczenie wątroby I stopnia) charakteryzujące się kumulacją zbyt dużej ilości tłuszczu w narządzie i tworzeniem jego skupisk w miąższu wątroby (torbielek tłuszczowych).
◊II etap to stłuszczenie z zapaleniem torbielek tłuszczowych (stłuszczenie wątroby II stopnia, NASH) pod wpływem stresu oksydacyjnego.
Do tego momentu stłuszczenie wątroby jest odwracalne, jeżeli podjęte zostanie leczenie, którego pacjent będzie przestrzegał. Jeżeli jednak pacjent nie podejmie żadnych działań zmierzających w kierunku poprawy funkcji wątroby lub choroba nie zostanie wykrywa „w czas”, to konsekwencje są bardzo poważne.
◊III etap to włóknienie miąższu wątroby na skutek postępującego stanu zapalnego. Wątroba goi się po oddziaływaniu destrukcyjnych czynników, ale to gojenie wiąże się z nadprodukcją kolagenu i powstawaniem blizn. Bliznowacenie to nic innego jak stopniowe obumieranie miąższu wątroby, aż do momentu znacznej przebudowy struktury narządu. Powoduje to płynne przejście do ostatniego etapu klinicznego, czyli marskości wątroby.
◊IV etap to marskość wątroby, czyli znaczna przebudowa/zbliznowacenie miąższu narządu i wyłączenie większości komórek wątroby z funkcjonowania.
Po co jest ci dobrze pracująca wątroba? Poznaj jej funkcje.
Możesz żyć bez śledziony, pęcherzyka żółciowego czy jednej nerki, ale bez wątroby nie przeżyjesz! Wątroba to największy narząd w organizmie człowieka, który pełni różnorodne funkcje. Wątrobę możemy określić, jako centralne laboratorium organizmu. Dlaczego?
1. Odpowiada za przemiany lipidów, węglowodanów i białek.
- przekształca węglowodany i białka w tłuszcze, dokonuje syntezy lipoprotein, fosfolipidów i cholesterolu, rozkłada lipidy do kwasów tłuszczowych;
- wytwarza, gromadzi i uwalnia glukozę;
- wytwarza około 85% wszystkich białek znajdujących się w osoczu (między innymi albuminy, białka krzepnięcia krwi).
2. Gromadzi zapasy witamin: A, D i B12 oraz żelaza związanego z ferrytyną.
3.Pełni funkcje odtruwające (neutralizuje różne toksyny, w tym alkohol, amoniak, odpowiada za przemiany przyjmowanych leków).
4.Odpowiada za przemiany hemu i reguluje ilość bilirubiny we krwi. Podwyższony poziom bilirubiny może świadczyć o uszkodzeniu wątroby.
5.Wytwarza żółć, niezbędną do trawienia tłuszczów, które spożywasz.
6.Pełni funkcje immunologiczne. Pochłania różnorodne cząsteczki pochodzące z tkanek lub przedostające się z zewnątrz z krwią przez żyłę wrotną. Cząsteczki te ulegają rozpadowi w komórkach żernych, czyli makrofagach wątrobowych (komórki Browicza i Kupffera), które w dalszej kolejności wydzielają mediatory zapalenia, w tym cytokiny niezbędne w kształtowaniu się odpowiedzi odpornościowej.
Leczenie żywieniowe niealkoholowej choroby stłuszczeniowej wątroby
Leczenie NAFLD w dużej mierze opiera się o modyfikacje dotychczasowego stylu życia. Jeżeli pacjent ma nadwagę lub otyłość, a niestety najczęściej te choroby idą w parze z niealkoholowym stłuszczeniem wątroby, to priorytetem jest redukcja masy ciała.
Rekomendowane diety w stłuszczeniu wątroby
Proces odchudzania najlepiej, jeśli byłby poprowadzony przez specjalistę-dietetyka, gdyż modne diety, które obiecują szybką utratę kilogramów, mogą nie przynieść oczekiwanych efektów. Z polecanych modeli żywieniowych, po które niestety pacjenci nie sięgają zbyt często, jest dieta śródziemnomorska. Zawiera on duże ilości jedno- i wielonienasyconych kwasów tłuszczowych, polifenoli i witamin pochodzących z produktów roślinnych, które działają przeciwutleniająco i przeciwzapalnie. O zasadach diety śródziemnomorskiej pisałam tutaj. Sprawdź jak najzdrowszą na świecie dietę można zaadaptować do warunków panujących w Polsce. To naprawdę nie jest trudne!
Innym modelem żywieniowym wartym zainteresowania jest dieta DASH (Dietary Approaches to Stop Hypertension). Pierwotnie zaprojektowana jako sposób odżywania dla osób z nadciśnieniem tętniczym, ale z racji tego, że jest jej blisko do śródziemnomorskiej, to także sprawdzi się u pacjentów z NAFLD, cukrzycą typu 2, hiperlipidemią, czyli powszechnymi chorobami metabolicznymi, z którymi mierzy się wielu pacjentów gabinetów dietetycznych.
Kaloryczność diety
Zespół Polskiej Grupy Ekspertów NAFLD rekomenduje zmniejszenie energetyczności diety o 30% w stosunku do całkowitego zapotrzebowania energetycznego (redukcja o 750-1000 kcal dziennie), ale zachowanie przy tym minimalnej podaży dobowej na poziomie 1200 kcal. W efekcie zastosowania hipokalorycznej diety oczekujemy ubytku masy ciała na poziomie 0,5 kg/tydzień. Czasem pacjenci interpretują takie wyniki jako „niesatysfakcjonujące”, ale zbyt szybka utrata kilogramów, szczególnie będąca wynikiem bardzo nisko kalorycznej diety czy wręcz głodówki, może przyczynić się do postępu choroby stłuszczeniowej wątroby.
Proces odchudzania, a właściwie zmiany stylu życia, nie powinny być rewolucją, a ewolucją. Lepiej, aby przebiegały stopniowo i powoli, co pomoże wytrwać pacjentowi w postanowieniach.
Co wyeliminować z diety, gdy masz niealkoholowe stłuszczenie wątroby?
Bez względu na zastosowany model żywieniowy czy indywidualne podejście do dietoterapii pacjenta, niezwykle ważne jest ograniczenie cukrów prostych. I nie myślę tutaj o owocach, bo akurat one są ważnym elementem zdrowej diety obfitującej w cenne polifenole. Na cenzurowanym jest żywność przetworzona, słodzona wysoko fruktozowym syropem kukurydzianym (HFCS) czyli tak powszechnie używanym w przetwórstwie syropem glukozowo-fruktozowym. Znajdziemy go w jogurtach, serkach, produktach cukierniczych, gotowych daniach/zupach, napojach, a nawet w musztardzie i ketchupie. Fruktoza jest prawie w całości metabolizowana w wątrobie, a jej nadmiar jest czynnikiem zapalnym, który nasila wątrobową lipogenezę i hamuje beta-oksydację kwasów tłuszczowych. Wskutek tego dochodzi do zwiększonej syntezy trójglicerydów, syntezy lipoprotein VLDL (tzw. złego cholesterolu), co w ostateczności prowadzi do stłuszczenia wątroby.
Szczególnej kontroli podlegają tłuszcze nasycone. Ich nadmiar jest również czynnikiem zapalnym, przyczyniającym się do odkładania lipidów w hepatocytach (komórkach wątroby). Tłuszcze nasycone są w przeważającej mierze pochodzenia zwierzęcego: znajdują się w tłustym mięsie (wieprzowinie i wołowinie), zarówno surowym, jaki i przetworzonym w postaci wędlin i kiełbas, oczywiście też w smalcu.
Na drugim miejscu jest tłusty nabiał, a w szczególności sery podpuszczkowe. Mamy ich cały wachlarz: od dojrzewających miękkich (camembert, brie), po sery z porostem i przerostem pleśniowym (gorgonzola, roquefort) oraz popularne, często potocznie nazywane „serami żółtymi” (gouda, cheddar, parmezan). Masło również nie powinno być pierwszym wyborem, jeśli chodzi o tłuszcz do smarowania pieczywa. Wśród produktów roślinnych bogatych w nasycone kwasy tłuszczowe jest olej kokosowy.
Wymienione produkty powinny być przez pacjenta omijane szerokim łukiem lub włączane do diety okazjonalnie.
Czy kawa szkodzi wątrobie?
Napój ten często budzi skrajne emocje. Jedni idąc z postępem nauki, doskonale wiedzą, że dobra kawa może być elementem zdrowej diety. Inni mają zakorzenione, że kawa jest zła i unikają jej jak ognia. Oczywiście, nie każdy może pić kawę, bo są jednostki chorobowe, przy których lepiej ją eliminować np. zapalenie błony śluzowej żołądka, ale są też takie, przy których jest wskazana. Jedną z nich jest niealkoholowa choroba stłuszczeniowa wątroby. Na pewno potrzeba dalszych badań, aby ustalić dokładną ilość kawy działającą ochronnie na wątrobę, ale na ten moment wiemy, że kawa na 100% takie działanie wykazuje.
Przeprowadzono metaanalizę 11 badań epidemiologicznych (Hayat i wsp.), w której oceniano wpływ spożycia kawy na NAFLD, a także porównano ryzyko rozwoju zwłóknienia wątroby u pacjentów z NAFLD w kontekście spożycia lub rezygnacji z kawy. Co się okazało?
1.Ryzyko NAFLD wśród osób pijących kawę w porównaniu z osobami, które jej nie piły, było znacząco niższe!
2.A osoby z NAFLD pijące kawę miały znacznie mniejsze ryzyko zwłóknienia wątroby (postępu choroby) w porównaniu z osobami niepijącymi kawy.
Za stan wątroby odpowiadają jelita, poznaj oś jelitowo-wątrobową
Pomiędzy przewodem pokarmowym a wątrobą istnieje fizjologiczne i anatomiczne połączenie – jest to tzw. oś jelitowo-wątrobowa. Ruch substancji pomiędzy tymi organami przebiega w obu kierunkach. Składniki odżywcze i czynniki pochodzące ze światła jelita docierają do wątroby poprzez krążenie wrotne, kwasy żółciowe wytwarzane przez hepatocyty są uwalniane w jelicie cienkim przez drogi żółciowe. Opis ten jest trochę uproszczony, gdyż oś jelitowo-wątrobowa nie pełni jedynie funkcji odżywczej, a jest to złożona struktura.
Jednak to, co niezmiernie istotne z punktu widzenia omawianej NAFLD – negatywne zmiany w mikrobiocie jelitowej (dysbioza), a co za tym idzie rozszczelnienie bariery jelitowej, przekładają się na uszkodzenie i stłuszczenie wątroby. Nieszczelne jelito sprawia, że poprzez żyłę wrotną do wątroby przedostają się niechciane bakterie, toksyny i antygeny pochodzenia bakteryjnego. To kolejny dowód na to, że to, co zaczyna się w jelitach, nigdy w nich się nie kończy!
W kolejnej części artykułu dowiesz się więcej o osi jelitowo-wątrobowej, o tym jak wspierać środowisko jelitowe oraz czy warto włączyć probiotyki i prebiotyki w kompleksowym i skutecznym leczeniu NAFLD.
Bibliografia:
- Postępowanie z chorymi na niealkoholową stłuszczeniową chorobę wątroby. Zalecenia Polskiej Grupy Ekspertów NAFLD 2019
- https://www.mp.pl/pacjent/gastrologia/choroby/watroba/50948,watroba-gdzie-sie-znajduje-budowa-funkcje
- https://pubmed.ncbi.nlm.nih.gov/32920163/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9170412/